4790 0
Предлежание плаценты (ПП) — это неправильное прикрепление плаценты в матке, когда она расположена в области нижнего маточного сегмента над внутренним зевом, частично или полностью перекрывает его и находится ниже предлежащей части плода (т.е. на пути рождающегося плода).
Эпидемиология
Частота ПП составляет 0,2-0,6%.
Материнская смертность при ПП колеблется от 0 до 0,9%. Основная причина смерти - шок и кровотечение. Материнская заболеваемость составляет 23%. Преждевременные роды встречаются в 20% случаев. Перинатальная смертность остается высокой и варьирует от 17 до 26%. Она обусловлена недоношенностью и функциональной незрелостью плода, а также его внутриутробным страданием. Связи гибели плода с числом эпизодов кровотечений на протяжении гестации не выявлено, но имеется четкая зависимость от величины кровопотери.
Классификация
В России используется следующая классификация предлежаний плаценты:
■ центральное предлежание - внутренний зев перекрыт плацентой, плодные оболочки при влагалищном исследовании в пределах зева не определяются;
■ боковое предлежание - предлежат части плаценты в пределах внутреннего зева, при влагалищном исследовании определяются рядом с дольками плаценты плодные оболочки, обычно шероховатые;
■ краевое предлежание - нижний край плаценты находится у краев внутреннего зева, в пределах зева находятся лишь плодные оболочки;
■ низкое прикрепление плаценты - плацентарная площадка находится в нижнем сегменте матки, но нижний ее край на 7-8 см не доходит до внутреннего зева.
■ полное предлежание плаценты - внутренний зев полностью перекрыт плацентой;
■ частичное предлежание плаценты - внутренний зев частично перекрыт плацентой;
■ краевое предлежание плаценты -
край плаценты располагается у края внутреннего зева;
■ низкое прикрепление плаценты - плацента имплантируется в нижнем сегменте матки, но край плаценты не достигает внутреннего зева.
Этиология и патогенез
Специфическая причина ПП неизвестна. Основной причиной ПП считают наличие дистрофических изменений слизистой оболочки матки. При этом оплодотворенная яйцеклетка (зигота) не может имплантироваться в измененную слизистую оболочку дна и тела матки и спускается книзу.
К предрасполагающим факторам относятся воспалительные процессы (хронический эндометрит), большое число родов в анамнезе, перенесенные аборты, послеабортные и послеродовые септические заболевания, миома матки, деформация полости матки (рубцы после кесарева сечения и других операций, аномалии развития матки), экстракорпоральное оплодотворение (ЭКО) и перенос эмбриона, беременность после стимуляции овуляции, прием наркотиков, пожилой возраст первородящих, дисфункция яичников и коры надпочечников и др.
Предложено несколько теорий, объясняющих механизм развития ПП. Согласно одной из них, ПП возникает вследствие первичной имплантации оплодотворенного яйца в область перешейка - так называемая первичная истмическая плацента. Возможно возникновение и так называемой вторичной истмической плаценты, когда она первично формируется в теле матки, близко к перешейку, а затем распространяется и на перешеек.
Значительно чаще она образуется из так называемой placenta capsularis. При этом сохраняется часть ворсин, расположенных в области decidua capsularis, в результате чего образуется не гладкий хорион, а ветвистый.
Клинические признаки и симптомы
Клиническая картина ПП до появления кровотечения крайне скудная. Отмечаются высокое стояние предлежащей части плода, неустойчивое его положение, часто косое или поперечное положение, тазовое предлежание, часто имеются симптомы угрозы прерывания беременности, гипотрофия плода.
Основным клиническим симптомом при ПП является кровотечение. Кровотечение имеет свои особенности: отсутствие болевого синдрома - безболезненное кровотечение, частое повторное возникновение и прогрессирующая анемизация беременной. Маточное кровотечение в случае ПП наиболее часто возникает при сроке беременности 30- 35 недель.
Диагностика ПП основывается на клинических данных. Основным симптомом является кровотечение алой кровью.
При подготовке к операции (для кесарева сечения) следует произвести осмотр шейки матки с помощью влагалищных зеркал и влагалищное исследование. При осмотре с помощью зеркал обнаруживают кровотечение из цервикального канала. При влагалищном исследовании за внутренним зевом определяют ткань плаценты, шероховатые оболочки.
Для уточнения диагноза используют УЗИ, допплерометрию, магнитно-резонансную томографию (МРТ).
Часто ПП диагностируют до появления клинической картины по данным УЗИ.
Дифференциальный диагноз
Дифференциальную диагностику ПП проводят с преждевременной отслойкой нормально расположенной плаценты, разрывом краевого синуса плаценты, разрывом пуповинных сосудов при их оболочечном прикреплении, разрывом матки, эрозией шейки матки.
Выбор метода терапии при ПП зависит от ряда обстоятельств, в т.ч. от времени возникновения кровотечения (во время беременности, в родах), скорости и величины кровопотери, общего состояния беременной (роженицы), состояния родовых путей (степени раскрытия шейки матки), вида ПП, срока беременности, положения плода и др.
Тактика ведения беременности
Если ПП выявлено при УЗИ в ранние сроки беременности и кровяные выделения отсутствуют, то возможно наблюдение беременной в амбулаторных условиях. При наличии кровяных выделений показано лечение в условиях стационара. Проводят терапию, направленную на снятие возбудимости матки, укрепление сосудистой стенки:
Дротаверин, 2% р-р, в/м 2 мл 3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
Магния лактат/пиридоксина гидрохлорид внутрь 2 табл. 2 р/сут, до нормализации тонуса матки и прекращения кровяных выделений
Этамзилат в/м 2 мл 2-3 р/сут, до нормализации тонуса матки и прекращения кровяных выделений.
При сроке беременности больше 16 недель возможно назначение токолитиков:
Гексопреналин в/в капельно (со скоростью 0,075-0,3 мкг/мин) 0,005 мг в 500 мл 0,9% р-ра натрия хлорида или 500 мл 5% р-ра декстрозы, до угнетения сокращений матки, затем внутрь 0,5 мг 4-8 р/сут, несколько нед или
Фенотерол в/в капельно (15-20 капель/ мин) 0,5 мг в 500 мл 0,9% р-ра натрия хлорида или 500 мл 5% р-ра декстрозы, до угнетения сокращений матки, затем внутрь 5 мг 4-8 р/сут, несколько нед.
При недоношенной беременности с целью профилактики респираторного дистресс-синдрома плода показано введение больших доз ГКС:
Дексаметазон в/м 4 мг 2 р/сут, 2-3 сут или внутрь 2 мг 4 р/сут в 1-е сут, затем 2 мг 3 р/сут во
2- е сут, затем 2 мг 2 р/сут на 3- и сут.
Тактика ведения родов (выбор метода родоразрешения)
При центральном, боковом и краевом ПП без кровотечения показано родоразрешение кесаревым сечением в плановом порядке при сроке 37 недель.
При выраженном кровотечении независимо от степени ПП показано родоразрешение кесаревым сечением на любом сроке беременности. Если плацента прикрепляется на передней стенке в области нижнего сегмента матки, то методом выбора является корпоральное кесарево сечение. Поперечный разрез на матке в нижнем сегменте можно использовать в том случае, если плацента локализуется на задней стенке матки.
При краевом ПП можно использовать выжидательную тактику до спонтанного начала родовой деятельности; в родах показано раннее вскрытие плодного пузыря.
При низком ПП и в отсутствие кровотечения роды обычно проводят через естественные родовые пути.
При кесаревом сечении по поводу ПП с гемостатической целью показано введение бесцитратной плазмы, при выраженной кровопотере - эритроцитарной массы; кроме того, применяют другие гемостатические средства:
Аминометилбензойная кислота в/в 50-100 мг или в/м 100 мг, затем доза и способ введения подбираются индивидуально по результатам терапии
Обновление: Октябрь 2018
По праву считается одной из самых грозных акушерских патологий предлежание плаценты, которое и наблюдается в 0,2 – 0,6% случаев от всех беременностей, завершившихся родами. Чем опасно данное осложнение беременности?
В первую очередь, предлежание плаценты опасно кровотечением, интенсивность и длительность которого не сможет предугадать ни один врач. Именно поэтому беременные с такой акушерской патологией принадлежат группе высокого риска и тщательно наблюдаются врачами.
Что означает — предлежание плаценты?
Плацента – это временный орган и появляется только во время вынашивания плода. С помощью плаценты осуществляется связь матери и плода, ребенок получает через ее кровеносные сосуды питательные вещества и осуществляется газообмен. Если беременность протекает нормально, плацента располагается в районе дна матки или в области ее стенок, как правило, по задней стенке, переходя на боковые (в этих местах кровоснабжение мышечного слоя интенсивнее).
О предлежащей плаценте говорят, когда последняя располагается в матке неправильно, в районе нижнего сегмента. По сути, предлежание плаценты – когда она перекрывает внутренний зев, отчасти или полностью и находится ниже предлежащей части малыша, таким образом, перекрывая ему путь для рождения.
Виды предлежания хореона
Известно несколько классификаций описываемой акушерской патологии. Общепринятой считается следующая:
Отдельно стоит выделить низкую плацентацию или низкое предлежание плаценты при беременности.
Низкая плацентация — это локализация плаценты на уровне 5 и менее сантиметров от внутреннего зева в третьем триместре и на уровне 7 и менее сантиметров от внутреннего зева в сроке беременности до 26 недель.
Низкое расположение плаценты является самым благоприятным вариантом, кровотечения во время вынашивания плода и в родах возникают редко, а сама плацента склонна к так называемой миграции, то есть увеличению расстояния между ней и внутренним зевом. Это обусловлено растяжением нижнего сегмента в конце второго и в третьем триместрах и разрастанием плаценты в ту сторону, которая лучше кровоснабжается, то есть к маточному дну.
Кроме того, выделяют предлежащие сосуды. При этом сосуд/сосуды расположены в оболочках, которые находятся в районе внутреннего зева. Данное осложнение представляет угрозу плоду в случае нарушения целостности сосуда.
Провоцирующие факторы
Причины, которые обуславливают предлежание плаценты, могут быть связаны как с состоянием материнского организма, так и с особенностями плодного яйца. Основной причиной развития осложнения являются дистрофические процессы в слизистой оболочки матки. Тогда оплодотворенная яйцеклетка не способна внедриться (имплантироватьс я) в эндометрии дна и/или тела матки, что вынуждает ее спуститься ниже. Предрасполагающи е факторы:

Хронический эндометрит, многочисленные внутриматочные манипуляции (выскабливания и аборты), миоматозные узлы приводят к формированию неполноценной второй фазы эндометрия, в которую он готовится к имплантации оплодотворенной яйцеклетки. Поэтому при формировании хориона она ищет самое благоприятное место, которое хорошо кровоснабжается и оптимально для плацентации.
Также играет роль и выраженность протеолитических свойств зародыша. То есть, если механизм образования ферментов, растворяющих децидуальный слой эндометрия, замедлен, то яйцеклетка не успевает имплантироваться в «нужном» отделе матки (в дне или по задней стенке) и спускается ниже, где и внедряется в слизистую.
Симптоматика предлежания плаценты
Течение беременности, осложненную предлежанием плаценты, условно подразделяют на «немую» и «выраженную» фазы. «Немая» фаза протекает практически бессимптомно. Во время измерения живота высота дна матки больше нормы, что обусловлено высоким расположением предлежащей части ребенка. Сам плод зачастую располагается в матке неправильно, отмечается высокий процент тазовых, косых, поперечных положений, что обусловлено локализацией плаценты в нижней части матки (она «вынуждает» ребенка занять правильное положение и предлежание).
Симптомы при предлежании плаценты объясняются ее неправильной локализацией. Патогномичным признаком данного акушерского осложнения является наружное кровотечение. Кровотечение из матки может возникнуть в любом сроке беременности, но чаще в последние недели вынашивания плода. Это имеет две причины.
- Во-первых, в сроке (сокращения Брекстона – Гикса), что способствует растяжению нижнего отдела матки (подготовка к родам). Плацента, которая не имеет способности к сокращению, «отрывается» от маточной стенки, а из ее разорванных сосудов начинается кровотечение.
- Во-вторых, «развертывание» нижнего сегмента матки во второй половине беременности происходит интенсивно, а плацента не успевает разрастись до соответствующих размеров и она начинает «мигрировать», что также обуславливает отслойку плаценты и кровотечение.
Что характерно, кровотечение всегда начинается внезапно, нередко на фоне абсолютного покоя, например, во сне. Когда возникнет кровотечение и насколько интенсивным оно будет, невозможно предугадать.
Безусловно, процент профузных кровотечений при центральном предлежании значительно больше, чем при неполном предлежании, но и это не обязательно. Чем больше гестационный срок, тем больше шансов возникновения кровотечения.
- Например, краевое предлежание плаценты в сроке 20 недель может никак себя не проявить, а кровотечение возникнет (но не обязательно) только в родах.
- Низкая плацентация чаще всего протекает без клинических симптомов, беременность и роды протекают без особенностей.
Одной из типичных характеристик кровотечений при предлежании это их повторяемость. То есть каждая беременная должна знать об этом и всегда быть настороже.
- Объем кровянистых выделений различен: от интенсивных до незначительных.
- Цвет выделяющейся крови всегда алый, а кровотечение безболезненно.
Спровоцировать возникновение кровотечения способен любой незначительный фактор:
- натуживание при дефекации или во время мочеиспускания
- кашель
- половой акт или влагалищное исследование
Другим отличием предлежания плаценты является прогрессирующая анемизация женщины (см. ). Объем теряемой крови почти всегда не соответствует степени анемии, которая значительно выше. Во время повторяющихся кровянистых выделений кровь не успевает регенерировать, ее объем остается низким, что приводит к сниженному артериальному давлению, развитию ДВС-синдрома или гиповолемическог о шока.
Вследствие неправильного расположения плаценты, прогрессирующей анемии и сниженного объема циркулирующей крови развивается , которая приводит к внутриутробной задержке развития плода и возникновению внутриутробной гипоксии.
Пример из практики: В женской консультации наблюдалась женщина лет 35 — беременность вторая, желанная. На первом же УЗИ в сроке 12 недель у нее выявилось центральное предлежание плаценты. С беременной была проведена разъяснительная беседа, даны соответствующие рекомендации, но мы с коллегой со страхом и ожиданием кровотечения вели наблюдение. Кровотечение за весь период беременности у нее возникло лишь однажды, в сроке 28 – 29 недель, и то, не кровотечение, а незначительные выделения кровянистые. Практически всю беременность женщина находилась на больничном листе, в палату патологии ее госпитализировал и в угрожаемые сроки да в период кровянистых выделений. Женщина благополучно доходила почти до срока и в 36 недель была направлена в родильное отделение, где успешно готовилась к предстоящему плановому кесареву сечению. Но, как это часто бывает, в праздничный день у нее началось кровотечение. Поэтому сразу была созвана операционная бригада. Малыш родился замечательный, даже без признаков ). Послед отделили без проблем, матка хорошо сократилась. Послеоперационны й период тоже протекал гладко. Конечно, все вздохнули с облегчением, что такая огромная ноша свалилась с плеч. Но этот случай скорее нетипичен для центрального предлежания, и женщине, можно сказать, повезло, что все обошлось малой кровью.
Как диагностировать?
Предлежание плаценты является скрытой и опасной патологией. Если у беременной кровотечений еще не было, то заподозрить предлежание можно, но подтвердить диагноз возможно только с использованием дополнительных методов обследования.
Натолкнуть на мысль о предлежащей плаценте помогает тщательно собранный анамнез (в прошлом имелись осложненные роды и/или послеродовый период, многочисленные аборты, заболевания матки и придатков, операции на матке и прочее), течение настоящей беременности (зачастую осложняется угрозой прерывания) и данные наружного акушерского исследования.
При наружном осмотре измеряется высота дна матки, которая больше предполагаемого срока беременности, а также неправильное положение плода или тазовое предлежание. Пальпация предлежащей части не дает четких ощущений, так как скрывается под плацентой.
В случае обращения беременной женщины, которая жалуется на кровотечение, ее госпитализируют в стационар для исключения или подтверждения диагноза подобной патологии, где, если есть возможность, проводят УЗИ, желательно вагинальным датчиком. Осмотр в зеркалах проводится для установления источника кровянистых выделений (из шейки матки или варикозных вен влагалища).
Главное условие, которое необходимо соблюдать при осмотре зеркалами: исследование проводится на фоне развернутой операционной и обязательно подогретыми зеркалами, чтобы в случае усиления кровотечения не медленно приступить к операции.
УЗИ остается самым безопасным и точным методом определения данной патологии. В 98% случаев диагноз подтверждается, ложноположительн ые результаты наблюдаются при чрезмерно наполненном мочевом пузыре, поэтому при исследовании УЗ-датчиком мочевой пузырь должен быть умеренно наполненным.
Ультразвуковое исследование позволяет не только установить предлежание хореона, но определить ее разновидность, а также площадь плаценты. Сроки проведения УЗИ во время всего периода вынашивания плода несколько отличаются от сроков при нормальной беременности и соответствуют 16, 24 – 26 и 34 – 36 неделям.
Как ведут и родоразрешают беременных
При подтвержденном предлежании плаценты лечение зависит от многих обстоятельств. В первую очередь учитывается срок беременности, когда возникло кровотечение, его интенсивность, объем кровопотери, общее состояние беременной и готовность родовых путей.
Если предлежание хориона было установлено в первые 16 недель, кровянистые выделения отсутствуют и не страдает общее состояние женщины, то ее ведут амбулаторно, предварительно объяснив риски и дав необходимые рекомендации (половой покой, ограничение физических нагрузок, запрет приема ванн, посещения бань и саун).
По достижению 24 недель беременную госпитализируют в стационар, где проводится профилактическая терапия. Также госпитализации подлежат все женщины с кровотечением независимо от его интенсивности и срока беременности. Лечение описываемой акушерской патологии включает:
- лечебно-охранительный режим;
- лечение фетоплацентарной недостаточности;
- терапия малокровия;
- токолиз (предупреждение сокращений матки).
Лечебно-охраните льный режим включает:
- назначение седативных препаратов (настойка пиона, пустырника или валерианы)
- максимальное ограничение физической активности (постельный режим).
- Терапия фетоплацентарной недостаточности предупреждает задержку развития плода и заключается в назначении:
- антиагрегантов для улучшения реологических качеств крови (трентал, курантил)
- витамины (фолиевая кислота, витамины С и Е)
- , кокарбоксилазу
- эссенциале-форте и другие метаболические препараты
- в обязательном порядке показан прием препаратов железа для повышения гемоглобина (сорбифер-дуруле с, тардиферон и прочие).
Токолитическая терапия проводится не только в случае имеющейся угрозы прерывания беременности или угрожающих преждевременных родов, но и с целью профилактики, показаны:
- спазмолитики ( , магне-В6, сернокислая магнезия)
- токолитики (гинипрал, партусистен), которые вводятся внутривенно капельно.
- в случае угрожающих или начинающихся преждевременных родов обязательно проводится профилактика дыхательных расстройств кортикостероидам и (дексаметазон, гидрокортизон) продолжительност ью 2 – 3 дня.
Если возникло кровотечение, интенсивность которого угрожает жизни женщины, независимо от срока гестации и состояния плода (мертвый или нежизнеспособный) проводится абдоминальное родоразрешение.
Что делать и как родоразрешать при предлежании хориона? этот вопрос врачи ставят по достижению срока 37 – 38 недель. Если имеется боковое или краевое предлежание и отсутствует кровотечение, то в данном случае тактика выжидательная (начало самостоятельных родов). При раскрытии шейки матки на 3 сантиметра производится амниотомия с профилактической целью.
При возникновении кровотечения до начала регулярных схваток и наличии мягкой и растяжимой шейки матки так же производится амниотомия. При этом головка малыша опускается и прижимается ко входу в малый таз, и, соответственно, прижимает отслоившиеся дольки плаценты, что вызывает остановку кровотечения. Если амниотомия не произвела эффекта женщину родоразрешают абдоминальным путем.
Кесарево сечение планово проводится тем беременным, у которых диагностировано полное предлежание, или при наличии неполного предлежания и сопутствующей патологии (неправильное положение плода, предлежит тазовый конец, возраст, рубец на матке, другое). Причем, техника операции зависит от того, на какой стенке расположена плацента. Если плацента локализуются по передней стенке, проводится корпоральное кесарево сечение.
Осложнения
Данная акушерская патология очень часто осложняется угрозой прерывания, внутриутробной гипоксией, задержкой развития плода. Кроме того, зачастую предлежанию плаценты сопутствует ее истинное приращение. В третьем периоде родов и раннем послеродовом периоде высок риск кровотечений.
Пример из практики: В акушерское отделение поступила повторнородящая женщина с жалобами на кровотечение в течение трех часов из родовых путей. Диагноз при поступлении: Беременность 32 недели. Краевое предлежание плаценты. Внутриутробная задержка развития плода 2 степени (по УЗИ). Маточное кровотечение. Схватки у женщины отсутствовали, сердцебиение плода глухое, неритмичное. Мы с коллегой сразу же вызвали сан. авиацию, так как непонятно еще, чем дело может кончиться кроме обязательного кесарева сечения. Во время операции был извлечен живой . Попытки удалить послед не увенчались успехом (истинное приращение плаценты). Объем операции был расширен до экстирпации матки (удаляется матка вместе с шейкой). Женщина переведена в палату интенсивной терапии, где она находилась сутки. Ребенок умер в первые же сутки (недоношенность плюс внутриутробная задержка развития плода). Женщина осталась без матки и ребенка. Вот такая печальная история, но, слава Богу, хоть мать спасли.
При предлежании плаценты
внутренний зев может перекрываться полностью и частично, в зависимости от вида предлежания. Так при центральном предлежании внутренний зев перекрыт полностью, а при боковом и краевом на одну и две трети соответственно.
Вне зависимости от степени перекрытия зева, беременным женщинам следует придерживаться следующий правил:
1. Исключить физические нагрузки.
Чтобы не провоцировать маточное кровотечение рекомендуется не поднимать тяжести (более 1 кг ), не бегать, не совершать резких движений.2. Избегать эмоционального напряжения.
Беременной женщине рекомендуется избегать отрицательных эмоций, волнений и других состояний, которые могут стать причиной гипертонуса (повышенного тонуса ) и возбудимости матки . При этом повышается риск маточных сокращений, что может привести к преждевременным родам . Чтобы избежать нервного напряжения рекомендуется чаще бывать на свежем воздухе, а спать беременная женщина должна от 8 до 10 часов в сутки.3. Исключить занятия сексом.
Занятия сексом категорически противопоказаны при предлежании плаценты. Вне зависимости от степени предлежания, половые контакты следует исключить, так как расположенная у маточного зева плацентарная ткань может быть травмирована и, как следствие, начнется кровотечение.4. Обязательная госпитализация при кровотечении.
При первом же кровотечении (даже незначительном ) рекомендуется обязательная госпитализация. Дальнейшая тактика ведения беременности зависит от степени кровопотери и срока беременности. Если срок беременности составляет более 24 недель, а кровотечение было умеренным, то необходимо дальнейшее стационарное (в больнице ) наблюдение до разрешения родов. Тактика лечения зависит от сопутствующих осложнений. При гипертонусе матки назначаются препараты понижающие тонус, приВнутриутробное развитие малыша – довольно сложный процесс. Все основные питательные вещества плод получает посредством плаценты – особого органа, «детского места». Положение плаценты по отношению к внутреннему зеву может быть разное.
Что это такое?
Плацентарная ткань появляется к началу второго триместра беременности. Она активно функционирует на протяжении нескольких месяцев беременности вплоть до самых родов. Нормальное расположение плаценты является важным клиническим признаком. Если плацентарная ткань расположена аномально, то это может быть опасно развитием осложнений течения беременности.
Для того чтобы понять, как может прикрепляться плацента, следует немного коснуться анатомии. Матка – это основной женский детородный орган, в котором во время беременности развивается малыш. Посредством своей шейки она соединяется с влагалищем. Наружная граница такого соединения при этом называется наружным зевом. Шейка непосредственно от самой матки отделяется внутренним зевом.
 Строение плаценты
Строение плаценты

После наступления беременности происходит довольно много изменений в репродуктивных органах женщины. После оплодотворения меняется окраска слизистых оболочек шейки – она становится более синюшной. Слизистые также меняют свою плотность – они становятся более плотными, эластичными.
В норме внутренний зев при беременности остается закрытым. Это необходимо для полноценного внутриутробного развития малыша. Закрытие внутреннего зева обеспечивает также защиту плодного пузыря от инфицирования и удержание плода в матке.
Если по каким-то причинам тонус внутреннего зева меняется, то могут возникнуть опасные осложнения беременности. В таких случаях, как правило, риск самопроизвольного выкидыша возрастает многократно.

Норма расположения
Формирование и местоположение плацентарной ткани во многом зависит от первоначального места прикрепления оплодотворенной яйцеклетки. Оптимально, если оно произойдет вблизи дна матки. В этом случае плацента в дальнейшем будет сформирована физиологично. Если же по каким-то причинам оплодотворенная яйцеклетка прикрепляется низко, ближе к шейке, то в таком случае и расположение плаценты будет изменено.
Врачи оценивают расположение плацентарной ткани на разных сроках беременности. При этом норма расположения ее к зеву определяется по неделям беременности. Так, во 2 триместре норма высоты расположения плаценты от внутреннего зева составляет 5 см.
Если при этом нижний край плаценты выше внутреннего зева только на 3 см и меньше, то такое состояние называется низким прикреплением . Как правило, врачи диагностируют его только к 12 неделе беременности.

В третьем триместре беременности расстояние от плаценты до внутреннего зева в норме составляет 7 см. Если оно меньше 5 см, то такое состояние определяется как низкое прикрепление плаценты.
Выносить малыша беременная женщина может, имея даже низкое прикрепление плацентарной ткани. В этой ситуации ей очень важно следить за своим самочувствием и внимательно отслеживать все возникающие симптомы. Появление внезапных схваткообразных болей внизу живота и появление кровянистых выделений должно стать поводом сразу же обратиться к своему акушеру-гинекологу.
Низкое расположение плацентарной ткани на сроке 20 недель требует более внимательного наблюдения за беременной пациенткой. В это время риск развития внутриутробной гипоксии плода увеличивается. Это состояние может быть опасно развитием кровотечения, отслойкой плаценты, а также остановкой внутриутробного развития плода.
При низком положении плацентарной ткани врачи рекомендуют пациенткам тщательно следить за своим самочувствием. Так, беременной женщине, имеющей такое расположение, нельзя поднимать тяжести. Это может спровоцировать маточное кровотечение.


При низком предлежании плацентарной ткани беременной женщине следует следить и за своим эмоциональным состоянием. Стрессы и волнения могут спровоцировать опасное состояние – гипертонус матки. В этом случае риск самопроизвольного выкидыша увеличивается. Для нормализации эмоционального фона будущей маме рекомендовано чаще гулять на свежем воздухе, а также полноценно высыпаться.
Если же у будущей мамы, имеющей низкое предлежание плацентарной ткани, возникло маточное кровотечение, то ее следует госпитализировать. Если кровотечение развилось на довольно раннем сроке, то в таком случае врачи составляют правильную тактику по дальнейшему ведению беременности.
При необходимости женщина может быть оставлена в стационаре на несколько недель «на сохранение». После проведенного стационарного лечения будущей маме по необходимости выписываются лекарственные препараты и составляются рекомендации по изменению режима дня.


Клинические варианты
Плацентарная ткань, как правило, располагается чаще на уровне передней и задней стенок матки. Также в некоторых случаях она доходит и до боковых стенок. Гораздо реже плацента прикрепляется непосредственно ко дну матки или в зоне трубных углов.
Врачи считают, что не все клинические варианты прикрепления плаценты благоприятны для течения беременности. Менее физиологичные случаи расположения плацентарной ткани могут быть опасны развитием осложнений.
Определить точное местоположение плаценты можно при помощи ультразвуковых исследований. Если плацентарная ткань перекрывает внутренний зев, то это является весьма опасной патологией. В этом случае риск развития самопроизвольных родов существенно возрастает. Также при таком варианте довольно высок риск заноса инфекции из наружных половых путей в полость матки, где находится плод.

Виды патологий
Если плацентарная ткань определяется непосредственно в месте внутреннего зева, то данное клиническое состояние определяется как предлежание. Оно бывает частичным, полным и краевым . Каждый из видов предлежания определяется из того, какое расположение имеет плацента относительно внутреннего зева.
Определять аномальное положение плацентарной ткани необходимо. Это позволяет врачам предупредить довольно много опасных патологий, которые могут развиться при беременности.
Акушеры-гинекологи выделяют несколько клинических вариантов данного патологического состояния:
- Центральное . В данной ситуации плацентарная ткань расположена в нижнем отделе матки, а также перекрывает внутренний зев.
- Боковое. В данной ситуации плацентарная ткань также находится в нижнем отделе матки, но зев не полностью перекрыт.
- Краевое . В этом случае плацентарная ткань и зев практически соприкасаются своими краями.


Предлежание плацентарной ткани может быть опасно развитием весьма опасных осложнений, возникающих во время родов. Они могут проявиться ослаблением родовой деятельности, врастанием плацентарной ткани, атоническими маточными кровотечениями, различными инфекциями, а также возможным развитием септических патологий.
При центральном предлежании плацентарной ткани акушеры-гинекологи вынуждены прибегать к выполнению кесарева сечения. Довольно часто при этом плановое оперативное родовспоможение проводится на 37 неделе беременности.
Во врачебной практике встречаются случаи, когда предлежание хориона по задней стенке перекрывает внутренний зев. Обычно в таком случае врачи проводят более тщательное наблюдение за развитием беременности. «Подниматься» по задней стенке хориону может быть достаточно трудно.
Бывают ситуации, когда он остается в таком положении и не поднимается. В таком случае очень важно следить за течением беременности, а также в дальнейшем правильно выбирать тактику родовспоможения. Может быть и так, что для рождения малыша потребуется проведение кесарева сечения.

Что такое миграция плаценты?
В некоторых случаях при отслеживании динамики расположения плацентарной ткани врачи определяют ее движение. Также это явление специалисты называют миграцией плаценты. В этом случае низко расположенная плацента начинает «подниматься».
Обычно миграция плацентарной ткани завершается к 32-35 неделям беременности. Как правило, в это время беременная женщина не ощущает каких-либо существенных изменений в своем теле. Достаточно часто мигрирует плацента, которая располагается на передней стенке матки.
Для нормальной миграции плаценты может потребоваться около 6-10 недель. В этом случае процесс протекает медленно и постепенно, не вызывая неблагоприятных симптомов у будущей мамы.
При предлежании плаценты
внутренний зев может перекрываться полностью и частично, в зависимости от вида предлежания. Так при центральном предлежании внутренний зев перекрыт полностью, а при боковом и краевом на одну и две трети соответственно.
Вне зависимости от степени перекрытия зева, беременным женщинам следует придерживаться следующий правил:
1. Исключить физические нагрузки.
Чтобы не провоцировать маточное кровотечение рекомендуется не поднимать тяжести (более 1 кг ), не бегать, не совершать резких движений.2. Избегать эмоционального напряжения.
Беременной женщине рекомендуется избегать отрицательных эмоций, волнений и других состояний, которые могут стать причиной гипертонуса (повышенного тонуса ) и возбудимости матки. При этом повышается риск маточных сокращений, что может привести к преждевременным родам. Чтобы избежать нервного напряжения рекомендуется чаще бывать на свежем воздухе, а спать беременная женщина должна от 8 до 10 часов в сутки.3. Исключить занятия сексом.
Занятия сексом категорически противопоказаны при предлежании плаценты. Вне зависимости от степени предлежания, половые контакты следует исключить, так как расположенная у маточного зева плацентарная ткань может быть травмирована и, как следствие, начнется кровотечение.4. Обязательная госпитализация при кровотечении.
При первом же кровотечении (даже незначительном ) рекомендуется обязательная госпитализация . Дальнейшая тактика ведения зависит от степени кровопотери и срока беременности. Если срок беременности составляет более 24 недель, а кровотечение было умеренным, то необходимо дальнейшее стационарное (в больнице ) наблюдение до разрешения родов. Тактика лечения зависит от сопутствующих осложнений. При гипертонусе матки назначаются препараты понижающие тонус, приПлацента – это связь ребенка с матерью, именно посредством неё плод получает питание и кислород из организма мамы, отдавая, в свою очередь, продукты обмена.
От состояния плаценты напрямую зависит насколько правильно будет развиваться беременность, а в некоторых случаях, и жизнь плода. Поэтому, когда у беременной диагностируется предлежание плаценты – за ней организуется пристально наблюдение врачей.
Какое бывает предлежание плаценты
1. Предлежание по передней стенке. Это скорее не диагноз, а просто констатация факта и вовсе не обязательно, что за этим последуют какие-то осложнения, хотя и риск их развития нельзя исключить совсем. В идеале плацента должна располагаться по задней стенке матки, так как именно в этом месте матка меньше всего поддается изменениям во время беременности.
Передняя же стенка интенсивно растягивается, утончается, что и может привести к отслойке плаценты или ее дальнейшему смещению к маточному зеву. Подробнее о предлежании по передней стенке →
2. Нижнее предлежание плаценты. В норме плацента располагается на дне матки. Мы знаем, что маточное дно находится сверху, следовательно, зев – снизу. При низком расположении плаценты (низкой плацентации) – она прикрепляется ближе к зеву, не доходя до него менее, чем на 6 см.
В этом случае возможно 2 варианта развития событий: либо плацента еще более опустится, и можно будет говорить о полном или частичном предлежании, либо она поднимется вверх к дну вместе с увеличивающимися в размере стенками матки. При низкой плацентации, как правило, без проблем проходят естественные роды . Подробнее о нижнем предлежании →
3. Неполное (частичное) предлежание плаценты. Выделяют два вида этого предлежания: боковое и краевое. При боковом предлежании плацента перекрывает внутренний зев (выход из тела матки в шейку) на 2/3. При краевом – на 1/3. Не стоит паниковать, если вам поставили диагноз «частичное предлежание».
Очень часто плацента перемещается в правильное положение до родов. Высока вероятность того, что роды успешно проходят естественным путем, однако все решается индивидуально в каждом случае. Подробнее о частичном предлежании→
4. Полное (центральное) предлежание. Самый тяжелый случай аномального расположения плаценты. Плацентарная ткань полностью перекрывает маточный зев, то есть ребенок просто не сможет выйти в родовые пути. Кроме того, патология опасна и для жизни матери, так как область зева – самая растяжимая часть матки, чего не скажешь о плаценте.
Матка увеличивается в размерах и происходит отслойка плацентарной ткани, которая не может столь же эффективно и быстро растягиваться. Нарушается целостность сосудов, что приводит к сильным кровотечениям , которые при полном предлежании плаценты могут начаться уже со второго триместра и беспокоить женщину до самых родов. Роды возможны только путем кесарева сечения . Подробнее о полном предлежании →
Причины предлежания плаценты
Основной причиной является нарушение целостности эндометрия – слизистого слоя матки. Оплодотворенная яйцеклетка не может прикрепиться в самом подходящем для этого месте -на дне. Именно там матка меньше всего растягивается и может обеспечить качественный обмен веществ между матерью и плодом за счет хорошего кровоснабжения.
Однако из-за болезней сердечнососудистой или других систем организма матери, кровоснабжение дна может быть нарушено, и плодное яйцо отправиться искать более подходящее место для имплантации.
Также оно не сможет прикрепиться, если на теле матки есть рубцы и другие повреждения эндометрия . Обычно подобные деформации появляются в результате гинекологических выскабливаний, например, при аборте.
Но проблема может быть не только в репродуктивной системе матери. В случае отставания развития плодного яйца , оно может не добраться до дна матки, прикрепившись сразу после входа в нее – в области внутреннего зева .
Симптомы и осложнения
Основным симптомом и осложнением одновременно является кровотечение . Оно вызывается отслойкой плаценты: некоторая область плаценты «отрывается» от матки, повреждая сосуды. Примечательно, что при низкой плацентации кровотечение внутренне, выраженное в виде гематомы. Во всех остальных случаях – это влагалищное кровотечение.
При частичном предлежании плаценты кровотечения начинаются на поздних сроках беременности, при полном – со второго триместра. Кроме непосредственно роста матки, спровоцировать кровотечение могут активные физические нагрузки, секс, гинекологический осмотри и тонус матки.
В результате регулярных, обильных кровотечений у женщины могут развиться гипотония -стабильно сниженное давление, и анемия – низкий уровень гемоглобина. Поэтому беременные с предлежанием должны находиться под контролем врачей и постоянно проходить обследования. При кровотечениях и полном предлежании плаценты после 24 недели женщина помещается в стационар, где получает вспомогательное лечение.
В некоторых, к счастью редких, случаях предлежание плаценты приводит к гибели плода.
Лечение предлежания плаценты
Медикаментозного лечения плаценты не существует. Врачи никак не могут повалять на эту патологию. Единственный выход из ситуации – наблюдать беременную, попытаться устранить сопутствующие заболевания , так как любой негативный фактор может ухудшить состояние, нейтрализовать кровотечения, снимать тонус матки.
Часто при предлежании плаценты, особенно центральном, осложненном кровотечениями, назначают строгий постельный режим в условиях стационара.
Роды при предлежании плаценты
Основную опасность в родах предлежание плаценты представляет тем, что при схватках плацента может полностью отслоиться, а это приведет к острой гипоксии плода, кровотечению, угрожающему жизни матери и необходимости экстренного проведения оперативного родоразрешения.
Как уже говорилось выше, естественные роды при низком предлежании практически не вызывают опасений. При неполном предлежании – каждый случай рассматривается индивидуально. Центральное предлежание плаценты – это всегда кесарево сечение на сроке 38 недель.

Кроме того, существует вероятность осложнений после родов . а именно начала кровотечения. Если кровотечение невозможно остановить, проводят удаление матки, однако это единичные очень тяжелые случаи, когда на кону стоит жизнь матери.
Как вести себя беременной при предлежании плаценты
Будущая мама с диагнозом «предлежание плаценты» должна оберегать себя от физических и эмоциональных нагрузок. Нужно исключить резкие движения, стрессы, переутомления. Конечно, это не просто, учитывая наш ритм жизни, однако от этого зависит жизнь ее ребенка.
Женщине необходим полноценный сон, дневной отдых, свежий воздух и эмоциональный покой . Нелишним будет пересмотреть свой рацион, добавив в него продукты, богатые железом. Для тех, кого беспокоят частые кровотечения – это необходимость. Кроме того, нельзя допускать возникновения запоров. Подробнее о том, как справиться с запорами при беременности →
Предлежание плаценты достаточно серьезная патология, которая не может не вызывать у будущей мамы тревогу. Но она просто обязана взять себя в руки и тщательно заботится о себе и своем малыше. Тем более, что сегодня подавляющее большинство беременностей, осложненных предлежанием, переносятся легко благодаря медицинской помощи , и заканчиваются успешными родами.
Источники: http://mama66.ru/pregn/774
Комментариев пока нет!
Предлежание плаценты(placenta praevia ) -расположение плаценты в нижнем сегменте матки в области внутреннего зева(prae - перед и via - на пути).
Плацента может перекрывать внутренний зев полностью или частично.
Частота предлежания плаценты зависит от срока беременности. До 24 нед предлежание плаценты встречается чаще (до 28%). После 24 нед его частота снижается до 18% и перед родами - до 0,2-3,0%, так как плацента перемещается вверх ("миграция плаценты").
Степень предлежания плаценты определяется раскрытием шейки матки и может меняться на протяжении родов.
Во время беременности различают:
Полное предлежание плаценты, когда она полностью перекрывает внутренний зев (рис. 24.1, а);
Неполное (частичное) предлежание, когда внутренний зев перекрыт частично или плацента доходит до него нижним краем (рис. 24.1, б, в);
Низкое предлежание плаценты, когда она располагается на расстоянии 7 см и менее от внутреннего зева (рис. 24.1, г).
Рис. 24.1. Варианты предлежания плаценты.А - полное; Б - боковое (неполное, частичное); В - краевое (неполное); Г - низкое прикрепление плаценты
Вариант предлежания плаценты во время беременности определяется с помощью УЗИ. По данным трансвагинальной эхографии в настоящее время выделяют четыре степени предлежания плаценты (рис. 24.2):
 Рис. 24.2. Степень предлежания плаценты по данным УЗИ (схема) объяснения в тексте.
Рис. 24.2. Степень предлежания плаценты по данным УЗИ (схема) объяснения в тексте.
I степень - плацента расположена в нижнем сегменте, ее край не достигает внутреннего зева, но располагается на расстоянии не менее 3 см от него;
II степень - нижний край плаценты достигает внутреннего зева шейки матки, но не перекрывает его;
III степень - нижний край плаценты перекрывает внутренний зев, переходя на противоположную часть нижнего сегмента, ее расположение на передней и задней стенках матки ассиметрично;
IV степень - плацента симметрично расположена на передней и задней стенках матки, перекрывая внутренний зев своей центральной частью.
Длительное время классификация степени предлежания плаценты предусматривала ее локализацию в процессе родов при раскрытии шейки матки на 4 см и более. При этом выделяли:
Центральное предлежание плаценты (placenta praevia centralis ) - внутренний зев перекрыт плацентой, плодные оболочки в пределах зева не определяются (см. рис. 24.1, а);
Боковое предлежание плаценты (placenta praevia lateralis ) - часть плаценты предлежит в пределах внутреннего зева и рядом с ней находятся плодные оболочки, обычно шероховатые (рис. 24.1, б);
Краевое предлежание плаценты (placenta praevia marginalis ) - нижний край плаценты расположен у краев внутреннего зева, в области зева находятся лишь плодные оболочки (рис. 24.1, в).
В настоящее время предлежание плаценты как во время беременности, так и во время родов диагностируют с помощью УЗИ. Это позволяет родоразрешить беременную до кровотечения. В связи с этим вышеуказанная классификация потеряла актуальность, но для представления о степени предлежания плаценты она имеет определенное значение.
В этиологии предлежания плаценты имеют значение изменения в матке и особенности трофобласта.
Маточный фактор связан с дистрофическими изменениями слизистой оболочки матки, в результате чего нарушаются условия плацентации. К дистрофическим изменениям в слизистой оболочке матки приводят хронический эндометрит; значительное число родов и абортов в анамнезе, особенно при послеродовых или послеоперационных эндометритах; рубцы на матке после кесарева сечения или миомэктомии, курение.
К плодовым факторам, способствующим предлежанию плаценты, относят снижение протеолитических свойств плодного яйца, когда его нидация в верхних отделах матки невозможна.
При неблагоприятных условиях нидации плодного яйца наблюдаются отклонения в развитии хориона - происходит атрофия его ворсин в области decidua capsularis . На месте возможного расположения decidua capsularis формируется ветвистый хорион.
В силу не известных до конца причин в ранние сроки беременности ветвистый хорион относительно часто формируется в нижних отделах плодного яйца. По мере увеличения тела матки, формирования и растяжения нижнего сегмента в конце II и в III триместре плацента может перемещаться (мигрировать) кверху до 7-10 см. В момент смещения плаценты возможно появление небольших кровяных выделений из половых путей.
При предлежании плаценты в силу недостаточного развития слизистой матки возможно плотное прикрепление плаценты или ее истинное приращение.
Клиническая картина. Основным симптомом предлежания плаценты является кровотечение из половых путей, которое появляется внезапно среди полного здоровья, чаще в конце II-III триместров или с появлением первых схваток. При массивной кровопотере развивается геморрагический шок. Чем большая степень предлежания плаценты, тем раньше появляется кровотечение. Вытекающая из половых путей кровь ярко-алого цвета. Кровотечение не сопровождается болевыми ощущениями. Оно нередко рецидивирует, приводя к анемии беременных. На фоне анемии относительно небольшая кровопотеря может способствовать развитию геморрагического шока.
Кровотечение обусловлено отслойкой плаценты от стенки матки в период формирования нижнего сегмента, когда происходит сокращение мышечных волокон в нижних отделах матки. Поскольку плацента не обладает способностью к сокращению, в результате смещения относительно друг друга участка нижнего сегмента матки и участка плаценты ее ворсинки отрываются от стенок матки, обнажая сосуды плацентарной площадки. При этом вытекает материнская кровь (рис. 24.3). Кровотечение может остановиться лишь по окончании сокращения мышц, тромбоза сосудов и прекращения отслойки плаценты. Если сокращения матки возобновляются, кровотечение возникает снова.
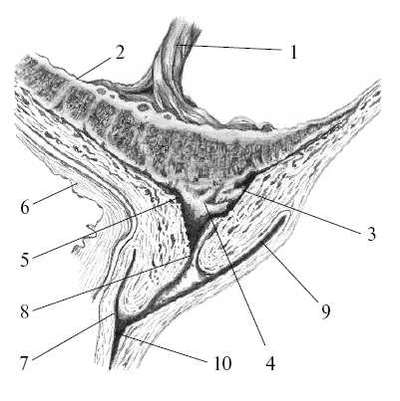 Рис.
24.3. Отслойка предлежащей плаценты.1 - пуповина; 2 - плацента; 3 -
плацентарная площадка; 4 - участок отслойки; 5 - внутренний маточный
зев; 6 - мочевой пузырь; 7 - передний свод; 8 - наружный маточный зев; 9
- задний свод влагалища; 10 - влагалище
Рис.
24.3. Отслойка предлежащей плаценты.1 - пуповина; 2 - плацента; 3 -
плацентарная площадка; 4 - участок отслойки; 5 - внутренний маточный
зев; 6 - мочевой пузырь; 7 - передний свод; 8 - наружный маточный зев; 9
- задний свод влагалища; 10 - влагалище
Интенсивность кровотечения может быть различной, она зависит от количества и диаметра поврежденных сосудов матки.
Кровь из сосудов плацентарной площадки вытекает через половые пути, не образуя гематом, поэтому матка остается безболезненной во всех отделах, ее тонус не меняется.
С началом родовой деятельности одним из факторов появления кровотечения при предлежании плаценты является натяжение оболочек в нижнем полюсе плодного яйца, которые удерживают край плаценты, и она не следует за сокращением нижнего сегмента матки. Разрыв плодных оболочек способствует устранению их натяжения, плацента перемещается вместе с нижним сегментом, и кровотечение может остановиться. Дополнительным фактором остановки кровотечения при неполном предлежании плаценты может быть ее прижатие опускающейся в таз головкой плода. При полном предлежании плаценты самопроизвольная остановка кровотечения невозможна, поскольку плацента в родах по мере сглаживания шейки продолжает отслаиваться от стенки матки.
Общее состояние беременной при предлежании плаценты определяется величиной кровопотери. Необходимо учитывать и кровь, которая может скапливаться во влагалище (до 500 мл).
Состояние плода зависит от тяжести анемии или геморрагического шока при кровопотере. При обильном кровотечении развивается острая гипоксия.
Течение беременности. При предлежании плаценты возможны:
Угроза прерывания беременности;
Железодефицитная анемия;
Неправильное положение и тазовое предлежание плода из-за препятствия вставлению головки ко входу в малый таз;
Хроническая гипоксия и задержка роста плода в результате плацентации в нижнем сегменте и относительно низкого кровотока в этом отделе матки.
Диагностика. Основным методом диагностики как предлежания плаценты, так и его варианта является УЗИ. Наиболее точный метод - трансвагинальная эхография.
Влагалищное исследование при предлежании плаценты проводить не рекомендуется, так как оно может привести к дальнейшей отслойке плаценты, усиливая кровотечение. При отсутствии возможности УЗИ влагалищное исследование проводят крайне осторожно. При исследовании пальпируется губчатая ткань между предлежащей частью и пальцами акушера. Влагалищное исследование проводят при развернутой операционной, позволяющей экстренно произвести кесарево сечение в случае обильного кровотечения.
Тактика ведения беременности и родов при предлежании плаценты определяется сроком беременности, наличием кровяных выделений и их интенсивностью.
Во II триместре беременности при предлежании плаценты по результатам УЗИ и в отсутствие кровяных выделений пациентка наблюдается в женской консультации . Алгоритм обследования не отличается от общепринятого стандарта, за исключением дополнительного определения показателей гемостаза в крови. Беременной рекомендуют исключение физических нагрузок, поездок, половой жизни. Регулярно (через 3-4 нед) следует проводить УЗИ, чтобы проследить миграцию плаценты.
При появлении кровяных выделений женщину госпитализируют. Дальнейшая тактика определяется величиной кровопотери и локализацией плаценты. При массивной кровопотере производится малое кесарево сечение; при незначительных кровяных выделениях - терапия, направленная на сохранение беременности под контролем показателей гемостаза. Лечение заключается в назначении постельного режима, введении спазмолитиков. В зависимости от показателей гемостаза проводят заместительную (свежезамороженная плазма), дезагрегационную (курантил, трентал) терапию или использование лекарственных препаратов, направленных на активацию гемостаза и улучшение микроциркуляции (дицинон). Одновременно проводят антианемическую терапию. Осуществляется ультразвуковой контроль за расположением плаценты.
В III триместре беременности при предлежании плаценты без кровяных выделений вопрос о госпитализации решается индивидуально. Если пациентка живет недалеко от родильного дома и может за 5-10 мин доехать до него, то возможно ее наблюдение врачами женской консультации до 32-33 нед. Если местожительство беременной значительно удалено от лечебного учреждения, ее нужно госпитализировать раньше.
При обильных кровяных выделениях показано срочное родоразрешение -
чревосечение и кесарево сечение в нижнем маточном сегменте независимо от срока беременности.
При отсутствии кровяных выделений возможно пролонгирование беременности до 37-38 нед, после чего при любом варианте предлежания плаценты с целью профилактики массивного кровотечения в плановом порядке производится кесарево сечение. Во время кесарева сечения, особенно при расположении плаценты на передней стенке матки, возможно усиление кровотечения вплоть до массивного, которое обусловлено нарушением сократительной способности нижнего сегмента, где располагается плацентарная площадка. Причиной кровотечения может быть также часто наблюдаемое при этой патологии плотное прикрепление или приращение плаценты.
При расположении плаценты на передней стенке опытный врач может провести кесарево сечение в нижнем сегменте матки. В этом случае необходимо сделать разрез на матке и плаценте и продолжить его в сторону, не отслаивая плаценту от стенки матки. Быстро извлечь плод и отделить в последующем плаценту от стенки матки рукой.
Начинающий врач для снижения кровопотери может произвести корпоральное кесарево сечение.
Если в процессе кесарева сечения появляется массивное кровотечение, которое не купируется после ушивания разреза на матке и введения утеротонических средств, необходима перевязка подвздошных артерий. При отсутствии эффекта приходится прибегать к экстирпации матки.
При наличии ангиографической установки производят эмболизацию маточных артерий сразу после извлечения плода с целью профилактики массивного кровотечения. Она особенно целесообразна при своевременной ультразвуковой диагностике вращения плаценты во время беременности. При выявлении такового на операционном столе перед чревосечением производят катетеризацию маточных артерий и после извлечения плода -
их эмболизацию. Эмболизация маточных артерий дает возможность при истинном приращении (врастании) плаценты произвести органосохраняющую операцию: иссечь часть нижнего сегмента и наложить швы на дефект, сохранив матку. Если эмболизацию сосудов осуществить невозможно, то при врастании для снижения кровопотери следует произвести экстирпацию матки, не отделяя плаценту.
Во время оперативного родоразрешения аппаратом для интраоперационный реинфузии аутологичной крови собирают кровь для последующей реинфузии.
При неполном предлежании плаценты, отсутствии кровотечения с началом родовой деятельности возможно ведение родов через естественные родовые пути, своевременно вскрывая плодные оболочки, что предупреждает дальнейшую отслойку плаценты. Тому же способствует опускающаяся в таз головка, которая прижимает обнаженный участок плацентарной площадки к тканям матки. В результате кровотечение прекращается, и далее роды проходят без осложнений. При слабых схватках или при подвижной над входом в таз головке после амниотомии целесообразно внутривенное введение окситоцина (5 ЕД на 500 мл изотонического раствора натрия хлорида). Появление или усиление кровотечения после вскрытия плодного пузыря является показанием для оперативного родоразрешения путем кесарева сечения.
При неполном предлежании, отсутствии кровотечения и преждевременных родах, нежизнеспособном (пороки развития, несовместимые с жизнью) или мертвом плоде после амниотомии и подвижной над входом в малый таз головке возможно использование кожно-головных щипцов по Иванову-Гауссу. В случае их неэффективности производится кесарево сечение.
В прошлом для прекращения отслойки плаценты применяли поворот плода на ножку при неполном раскрытии шейки матки (поворот по Брекстону Гиксу). Эта сложная и опасная для матери и плода операция была рассчитана на то, что после поворота плода на ножку ягодицы прижмут плаценту к тканям матки, в результате чего кровотечение может остановиться.
При предлежании плаценты в раннем послеоперационном или послеродовом периоде возможно маточное кровотечение , обусловленное:
Гипотонией или атонией нижнего маточного сегмента;
Частичным плотным прикреплением или врастанием плаценты;
Разрывом шейки матки после родов через естественные родовые пути.
Для профилактики нарушений сократительной способности матки в конце второго периода родов или во время кесарева сечения после извлечения плода вводят утеротонические средства: окситоцин или простагландин (энзапрост) внутривенно в течение 3-4 ч.
После родов через естественные родовые пути обязательно осматривают шейку матки в зеркалах, так как предлежание плаценты способствует ее разрывам.
Вне зависимости от способа родоразрешения необходимо присутствие неонатолога, поскольку плод может родиться в состоянии асфиксии.
Ввиду значительной опасности развития гнойно-воспалительных заболеваний в послеоперационном периоде у матери показано интраоперационное (после пережатия пуповины) профилактическое введение ей антибиотиков широкого спектра действия, которое продолжают в послеоперационном периоде (5-6 дней).